Nervus femoralis verlauf verständlich erklärt
Stell dir den Nervus femoralis einmal wie die Hauptversorgungsleitung für die gesamte Vorderseite deines Oberschenkels vor. Er ist ein echter Held des Alltags, denn ohne ihn wäre Gehen, Treppensteigen oder das simple Aufstehen von einem Stuhl kaum denkbar. Seine Route durch den Körper ist dabei entscheidend dafür, welche Muskeln er zum Leben erweckt und welche Hautpartien er fühlen lässt.
Der Weg des Nervus femoralis beginnt tief im Lendenbereich, zieht dann durch das Becken und unter dem Leistenband hindurch, bis er schließlich an der Vorderseite des Oberschenkels ankommt und sich dort in seine vielen Äste aufteilt.
Den nervus femoralis und seine rolle verstehen

Um den Verlauf des Nervus femoralis wirklich zu verstehen, reicht es nicht, ihn nur als eine anatomische Struktur zu betrachten. Er ist vielmehr ein dynamischer Akteur in unserem Körper – ein Bote, der blitzschnell Befehle vom Gehirn an die Muskeln weiterleitet und genauso schnell sensorische Eindrücke zurückmeldet. Ohne seine perfekte Funktion wären viele unserer grundlegendsten Bewegungen massiv eingeschränkt.
Wir nehmen dich hier mit auf eine kleine Reise entlang dieses wichtigen Nervs. Es geht los bei seinem Ursprung im Lendenbereich und endet bei seinen feinsten Verästelungen im Bein. Dabei wollen wir nicht nur trockene Anatomie pauken, sondern die Zusammenhänge mit praxisnahen Beispielen und Analogien greifbar machen.
Was macht diesen nerv so besonders?
Der Nervus femoralis ist der größte und stärkste Nerv des Plexus lumbalis, einem wichtigen Nervengeflecht, das aus den Rückenmarkssegmenten L1 bis L4 entspringt. In der klinischen Praxis ist sein genauer Verlauf von enormer Bedeutung, da er die zentrale Schaltstelle für die motorische und sensorische Versorgung des Oberschenkels darstellt. Nicht umsonst ist eine Schädigung dieses Nervs eine der Hauptursachen für die gefürchtete Femoralisparese, eine Lähmung der Oberschenkelmuskulatur.
Man kann sich den Nervus femoralis wie das Hauptstromkabel für die vordere Etage eines Hauses (also den Oberschenkel) vorstellen. Fällt dieses eine Kabel aus, gehen in diesem Bereich weder die Lichter an (Gefühl) noch funktionieren die wichtigsten Geräte (Muskeln) richtig.
Du wirst schnell merken, warum ein intakter Nervus femoralis für deine Mobilität so entscheidend ist und welche Symptome auftreten, wenn seine Funktion gestört ist. So bist du bestens vorbereitet, um die komplexen Zusammenhänge zwischen Anatomie, Funktion und klinischen Beschwerden zu verstehen.
Hier sind seine wichtigsten Aufgaben auf einen Blick:
- Motorische Steuerung: Er gibt dem Musculus quadriceps femoris, dem Hauptakteur für die Streckung des Kniegelenks, den Saft.
- Sensorische Wahrnehmung: Er sorgt für das Gefühl an der Vorder- und Innenseite des Oberschenkels und sogar an Teilen des Unterschenkels und Fußes.
- Reflexauslösung: Den berühmten Patellarsehnenreflex – der Ruck im Bein, wenn der Arzt mit dem Hämmerchen unter die Kniescheibe klopft – vermittelt ebenfalls der Nervus femoralis.
Dieses Basiswissen ist der Schlüssel, um die Details seines weiteren Verlaufs und seiner Verzweigungen nachzuvollziehen. Wenn du noch tiefer in die Grundlagen einsteigen möchtest, schau doch mal in unserem Artikel über die Anatomie des Nervensystems vorbei.
Der detaillierte Verlauf des Nervus femoralis
Um zu verstehen, warum eine Störung des Nervus femoralis so weitreichende Folgen haben kann, müssen wir seine Reise durch den Körper einmal genau verfolgen. Man kann sich den Verlauf des Nervus femoralis wie eine wichtige Versorgungsroute vorstellen, die an strategischen Punkten abzweigt, um verschiedene Gebiete zu versorgen. Jede Etappe dieser Reise hat dabei ihre ganz eigenen anatomischen Besonderheiten und potenziellen Engstellen.
Die Reise beginnt nicht etwa im Bein, sondern viel weiter oben, tief verborgen in der Lendenregion. Hier, im sogenannten Plexus lumbalis – einem komplexen Nervengeflecht –, hat der Nervus femoralis seinen Ursprung. Dieses Geflecht bündelt die Nervenfasern aus den Rückenmarkssegmenten L2, L3 und L4.
Der Weg durch das Becken
Nach seinem Ursprung macht sich der Nerv auf den Weg nach unten. Er verläuft zunächst im Becken, gut geschützt in einer Art Nische zwischen zwei wichtigen Muskeln: dem Musculus psoas major und dem Musculus iliacus. Diese Lage ist natürlich kein Zufall, denn sie schützt den Nerv vor direktem Druck durch die Bauchorgane.
Schon in dieser frühen Phase gibt der Nerv erste, kleinere motorische Äste an genau diese beiden Muskeln ab. Sie sind für die Beugung in der Hüfte verantwortlich – eine Bewegung, die wir bei jedem einzelnen Schritt brauchen, um das Bein anzuheben.
Die folgende Abbildung zeigt sehr schön den kritischen Übergang des Nervs vom Becken in den Oberschenkel, direkt unter dem Leistenband.
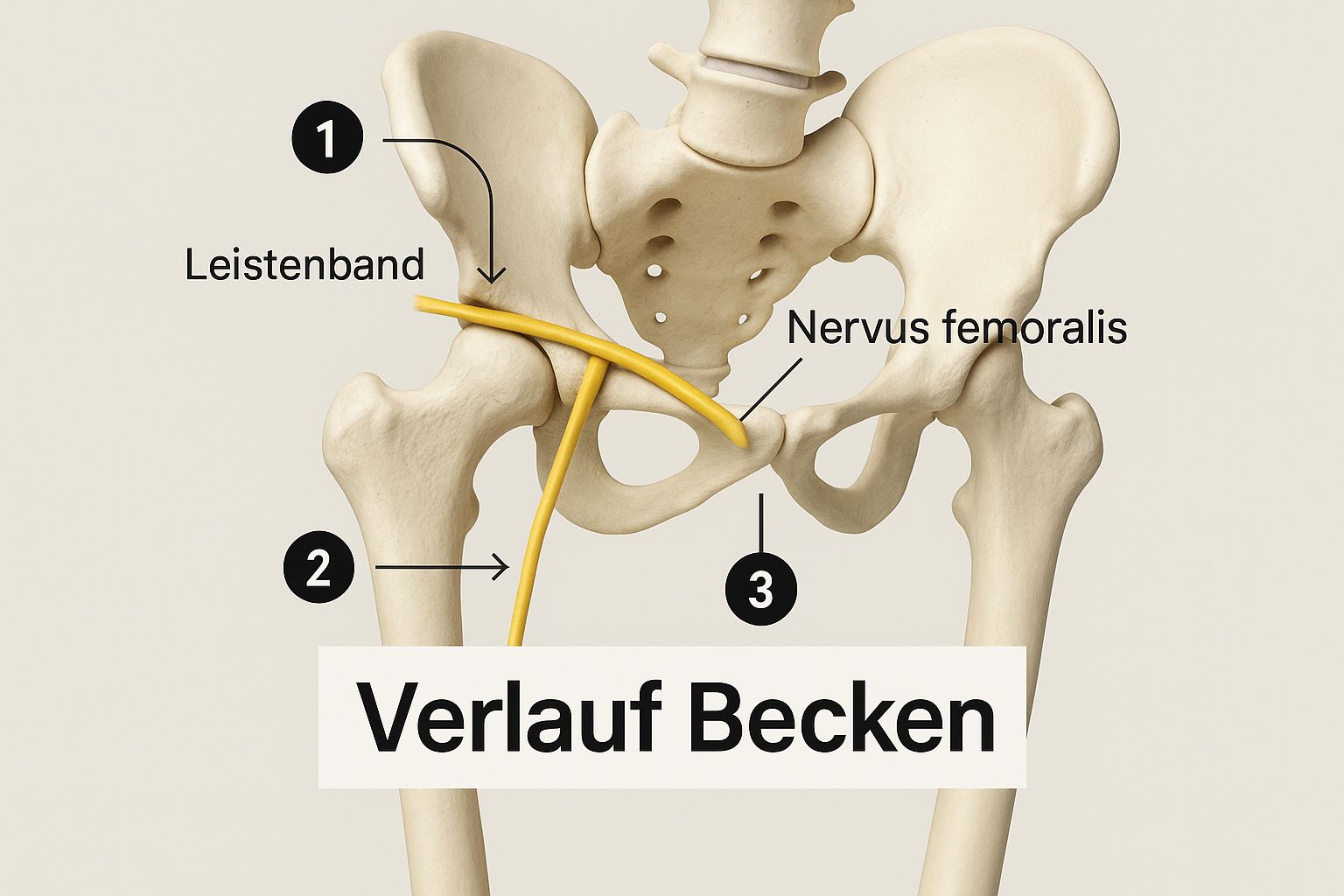
Diese Darstellung hebt die Engstelle unter dem Leistenband hervor – eine anatomische Schlüsselposition für den gesamten weiteren Verlauf des Nervus femoralis.
Der kritische Durchtritt unter dem Leistenband
Der wohl entscheidendste Moment auf seiner Reise ist der Durchtritt unter dem Leistenband (Ligamentum inguinale). Genau hier verlässt der Nervus femoralis das Becken und gelangt endlich in den Oberschenkel. Stell dir das Leistenband wie eine straff gespannte Brücke vor, unter der sich der Nerv hindurchschlängeln muss.
Diesen Durchgang, die sogenannte Lacuna musculorum, teilt er sich mit dem Hüftbeugemuskel (Musculus iliopsoas). Gleich daneben, in der Lacuna vasorum, verlaufen die großen Beingefäße, die Arteria und Vena femoralis.
Dieser Bereich ist eine natürliche Engstelle. Jeder erhöhte Druck – sei es durch Schwellungen, Blutergüsse nach einer OP oder einfach anatomische Variationen – kann hier zu einer Kompression des Nervs führen und die typischen Symptome einer Femoralisparese auslösen.
Sobald der Nerv diese Engstelle passiert hat, befindet er sich an der Vorderseite des Oberschenkels, im sogenannten Trigonum femorale (Schenkel-Dreieck). Ab hier beginnt seine Hauptaufgabe: die Versorgung der Oberschenkelmuskulatur und der Haut.
Um diesen Weg noch einmal zu verdeutlichen, fasst die folgende Tabelle die wichtigsten Stationen des Nervenverlaufs übersichtlich zusammen und beleuchtet ihre funktionelle Bedeutung.
Die Etappen des Nervus femoralis Verlaufs
Eine schrittweise Zusammenfassung der wichtigsten Stationen und anatomischen Strukturen entlang des Verlaufs des Nervus femoralis von seinem Ursprung bis zur Aufteilung im Oberschenkel.
| Anatomische Region | Schlüsselstrukturen | Funktionelle Bedeutung der Etappe |
|---|---|---|
| Lendenwirbelsäule/Plexus lumbalis | Rückenmarkssegmente L2-L4, M. psoas major | Ursprung des Nervs und Bündelung der Nervenfasern. |
| Becken (retroperitoneal) | M. iliacus, M. psoas major | Geschützter Verlauf; erste motorische Äste zum Hüftbeuger. |
| Leistenregion | Leistenband (Lig. inguinale), Lacuna musculorum | Kritische Engstelle; Übergang vom Becken in den Oberschenkel. |
| Oberschenkel (Trigonum femorale) | M. quadriceps femoris, M. sartorius | Endgültige Aufteilung in motorische und sensible Äste zur Versorgung des Beins. |
Diese Etappen zeigen, wie eng der Nerv mit seiner umgebenden Anatomie verwoben ist und warum Probleme an einer Stelle weitreichende Auswirkungen haben können.
Die finale Aufteilung im Oberschenkel
Unmittelbar nach dem Durchtritt unter dem Leistenband fächert sich der Nervus femoralis auf wie die Krone eines Baumes. Er teilt sich in zahlreiche Endäste, die man grob so unterscheiden kann:
- Vordere Äste (Rami anteriores): Diese sind hauptsächlich für das Gefühl zuständig und versorgen die Haut an der Vorder- und Innenseite des Oberschenkels. Sie geben aber auch motorische Äste an den Musculus sartorius (Schneidermuskel) und den Musculus pectineus ab.
- Hintere Äste (Rami posteriores): Sie sind das Kraftwerk für den mächtigen vierköpfigen Oberschenkelmuskel, den Musculus quadriceps femoris. Ohne sie wäre eine Streckung im Kniegelenk unmöglich.
Ein ganz besonderer Ast ist der Nervus saphenus. Er ist der längste rein sensible Ast des Nervus femoralis. Er setzt die Reise entlang der Innenseite des Oberschenkels und Unterschenkels fort und ist für das Hautgefühl bis hin zum inneren Fußrand verantwortlich.
Genau dieses Wissen über den Verlauf ist entscheidend. Es erklärt, warum ein Problem in der Leiste plötzlich zu einem Taubheitsgefühl am Unterschenkel führen kann oder warum eine Schwäche beim Treppensteigen ihren Ursprung tief im Becken haben könnte. Der Verlauf des Nervus femoralis ist damit quasi der anatomische Fahrplan, den wir zur Diagnose seiner Funktionsstörungen brauchen.
Die Äste und ihr Versorgungsgebiet
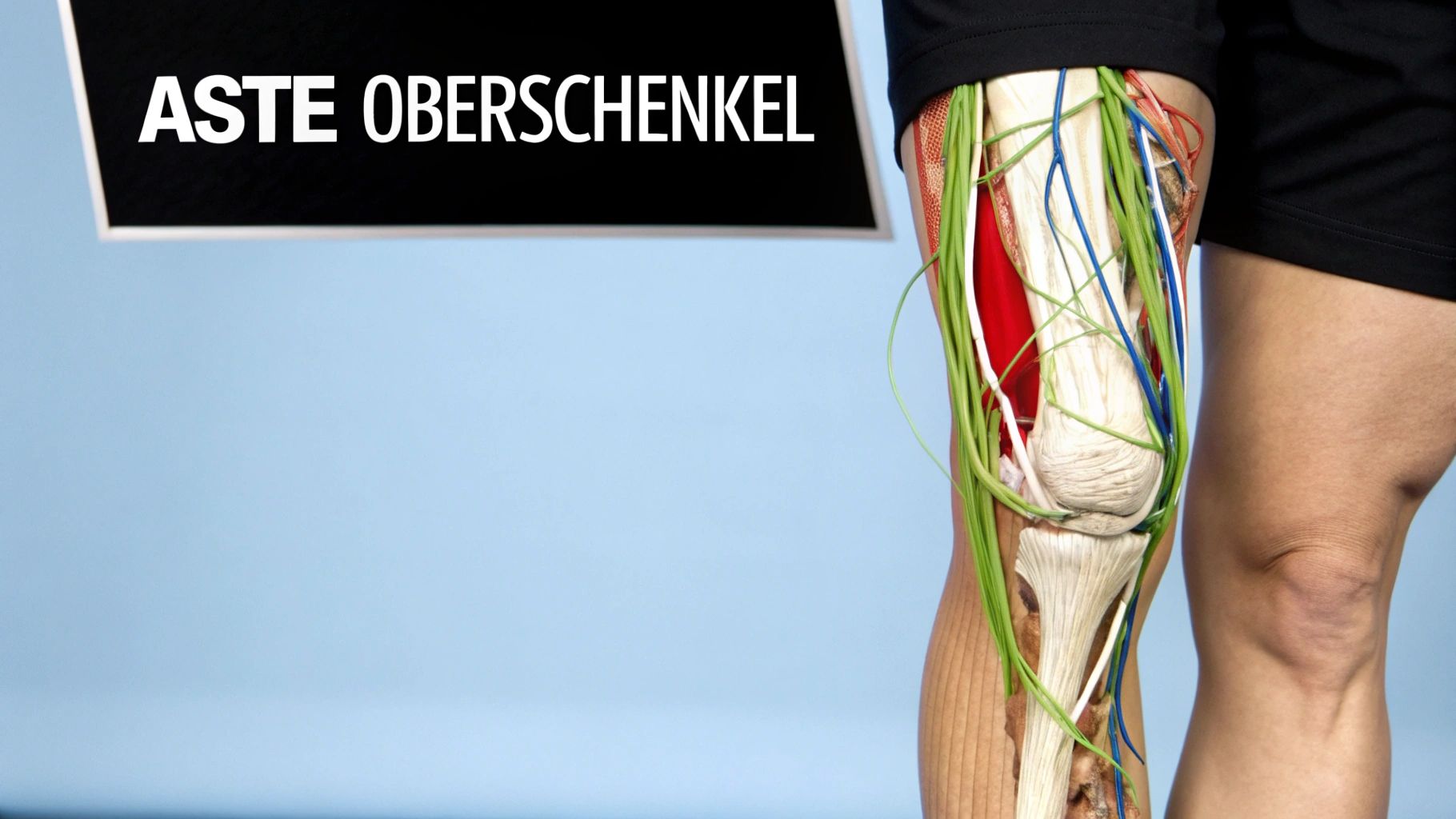
Kaum hat der Nervus femoralis die Engstelle unter dem Leistenband hinter sich gelassen, beginnt seine eigentliche Mission im Oberschenkel. Man kann es sich gut wie die Krone eines Baumes vorstellen: Der dicke Stamm fächert sich plötzlich in ein komplexes Netzwerk feinerer Äste auf. Diese Verzweigung ist alles andere als zufällig. Sie ist ein hochpräzises Verteilersystem, das sicherstellt, dass jeder Muskel und jeder Hautbereich genau die richtigen Signale bekommt.
Um den Verlauf des Nervus femoralis und seine Aufgaben wirklich zu verstehen, müssen wir diese Äste in zwei große Gruppen einteilen: die motorischen und die sensiblen Äste. Stell sie dir einfach wie zwei verschiedene Kabeltypen vor, die vom Hauptstrang abgehen. Die einen sind für die Aktion zuständig, die anderen für die Wahrnehmung.
Die motorischen Äste – die Zündkabel für deine Muskeln
Die motorischen Äste (Rami musculares) sind quasi die „Zündkabel“ deines Körpers. Sie leiten die Befehle aus dem Gehirn – also den Impuls zur Anspannung – direkt an die Muskeln weiter. Ohne sie gäbe es keine Bewegung, keine Kraft und keine Stabilität im vorderen Oberschenkel.
Der mit Abstand wichtigste Muskel, der hier am Drücker ist, ist der Musculus quadriceps femoris. Dieses Kraftpaket aus vier Muskelköpfen ist der Hauptverantwortliche für die Streckung deines Kniegelenks. Jedes Mal, wenn du aufstehst, eine Treppe hochgehst oder gegen einen Ball trittst, feuern die motorischen Äste des Nervus femoralis und bringen diesen Muskel auf Touren.
Eine Verletzung genau dieser Äste führt zu einer der offensichtlichsten und folgenreichsten Konsequenzen einer Femoralis-Läsion: der gefürchteten Quadrizepsschwäche.
Weitere wichtige Muskeln, die motorische Signale erhalten:
- Musculus sartorius: Auch als „Schneidermuskel“ bekannt, ermöglicht er eine komplexe Bewegung aus Hüftbeugung, Abduktion (Abspreizen), Außenrotation und Kniebeugung.
- Musculus pectineus: Dieser Muskel hilft dabei, den Oberschenkel zu beugen und ihn zur Körpermitte zu ziehen (Adduktion).
Ein ganz einfacher Test für die motorische Funktion: Versuche mal, das gestreckte Bein gegen einen leichten Widerstand anzuheben. Wenn du dabei eine deutliche Schwäche spürst, kann das ein klares Zeichen für ein Problem entlang des Nervus femoralis sein.
Du siehst also, diese motorischen Äste sind absolut entscheidend für deine Mobilität im Alltag. Ihre präzise Ansteuerung macht erst die feine Koordination möglich, die wir für einen sicheren und stabilen Gang brauchen.
Die sensiblen Äste – deine Meldekabel ans Gehirn
Während die motorischen Äste Befehle vom Gehirn wegschicken, arbeiten die sensiblen Äste genau andersherum. Sie sind die „Meldekabel“, die ununterbrochen Informationen von der Haut zurück an die Zentrale senden. Berührung, Druck, Temperatur oder Schmerz – all diese Empfindungen werden über diese Nervenbahnen transportiert.
Die vorderen Hautäste, die Rami cutanei anteriores, sind für ein großes Areal an der Vorder- und Innenseite deines Oberschenkels zuständig. Wenn du mit deiner Hand über diese Stelle streichst, dann ist es die Arbeit dieser feinen Nervenäste, die dir dieses Gefühl überhaupt erst vermittelt.
Diese sensiblen Informationen sind aber weit mehr als nur passive Wahrnehmung. Sie sind ein überlebenswichtiger Teil deines körpereigenen Schutzsystems. Sie warnen dich vor potenziellen Gefahren, sei es eine heiße Herdplatte oder eine scharfe Kante, und lassen dich reflexartig reagieren.
Stell dir nur mal vor, diese Meldekabel wären gekappt. Eine Verletzung in diesem Bereich würdest du vielleicht gar nicht oder erst viel zu spät bemerken. Genau aus diesem Grund sind Taubheitsgefühle oder ein „pelziges“ Gefühl an der Oberschenkelvorderseite oft die ersten Warnsignale für eine Reizung des Nervus femoralis.
Ein ganz besonderer Ast: der Nervus saphenus
In diesem Netzwerk aus sensiblen Fasern gibt es einen Ast, der eine Sonderrolle einnimmt: der Nervus saphenus. Er ist der längste und dickste rein sensible Endast des Nervus femoralis und legt eine beeindruckende Strecke zurück.
Nachdem er sich im Oberschenkel vom Hauptnerv getrennt hat, läuft er zusammen mit den großen Blutgefäßen an der Innenseite des Oberschenkels abwärts. Er zieht am Knie vorbei und setzt seinen Weg unbeirrt an der Innenseite des Unterschenkels fort. Seine Reise endet erst ganz unten am inneren Fußrand.
Seine Hauptaufgaben dabei sind:
- Sensorische Versorgung der Haut an der Innenseite des Knies.
- Sensorische Versorgung der Haut an der medialen (inneren) Seite des Unterschenkels.
- Sensorische Versorgung der Haut am inneren Rand des Fußes.
Durch seinen langen und teilweise sehr oberflächlichen Verlauf ist der Nervus saphenus leider recht anfällig für Verletzungen, vor allem bei Knie-OPs oder direkten Stößen gegen den Unterschenkel. Eine Schädigung führt dann zu typischen Empfindungsstörungen in seinem Versorgungsgebiet, beeinträchtigt aber nicht die Muskelfunktion.
Die folgende Tabelle fasst die wichtigsten Äste und ihre Hauptfunktionen noch einmal übersichtlich zusammen:
| Ast-Typ | Name des Astes/der Äste | Primäre Funktion | Versorgtes Gebiet |
|---|---|---|---|
| Motorisch | Rami musculares | Muskelkontraktion | M. quadriceps femoris, M. sartorius, M. pectineus |
| Sensibel | Rami cutanei anteriores | Hautsensibilität | Vorder- und Innenseite des Oberschenkels |
| Sensibel | Nervus saphenus | Hautsensibilität | Innenseite von Knie, Unterschenkel und Fuß |
Diese Aufteilung zu kennen, ist klinisch von riesiger Bedeutung. Sie erlaubt es Ärzten und Therapeuten, anhand der Symptome – sei es Muskelschwäche oder ein Taubheitsgefühl – ganz genau einzugrenzen, welcher Teil des Nervs betroffen sein könnte. Eine isolierte Schwäche des Quadrizeps deutet auf ein Problem der motorischen Äste hin, während ein Kribbeln am Innenknöchel eher den Nervus saphenus als Übeltäter entlarvt. Der Nervus femoralis Verlauf ist also nicht nur eine anatomische Route, sondern eine funktionelle Landkarte für Diagnose und Behandlung.
Die Funktion des Nervs in unserem Alltag
Nachdem wir uns den anatomischen Verlauf des Nervus femoralis und seine ganzen Verästelungen angesehen haben, wird es Zeit für den Praxistest. Wie genau beeinflusst dieser eine Nerv eigentlich dein tägliches Leben? Die ehrliche Antwort: Vermutlich viel mehr, als du denkst. Viele Bewegungen, die für uns total selbstverständlich sind, wären ohne seine präzise Arbeit schlicht unmöglich.
Stell dir eine ganz simple Situation vor: Du sitzt auf einem Stuhl und beschließt, aufzustehen. Genau in diesem Moment schickt dein Gehirn ein Signal los, das über den Nervus femoralis zu deinem Quadrizeps-Muskel rast. Der spannt sich an, streckt dein Knie durch und zack – du stehst. Jeder einzelne Schritt, den du machst, erfordert diese exakte Koordination.
Die motorische Kontrolle im täglichen Leben
Die motorische Funktion des Nervus femoralis ist quasi dein unsichtbarer Helfer bei unzähligen Aktivitäten. Man kann ihn sich wie einen Dirigenten vorstellen, der dafür sorgt, dass die Muskeln an deiner Oberschenkelvorderseite genau im richtigen Moment mit der richtigen Kraft anspannen.
Ohne diese feine Steuerung würde die Stabilität deines Knies sofort den Bach runtergehen. Hier sind ein paar alltägliche Beispiele, bei denen der Nerv die absolute Hauptrolle spielt:
- Treppensteigen: Wenn du hochgehst, muss der Quadrizeps dein komplettes Körpergewicht gegen die Schwerkraft stemmen. Beim Runtergehen bremst er die Bewegung ganz kontrolliert ab, damit du nicht einfach nach vorne fällst.
- Gehen und Laufen: Bei jedem Schritt sorgt der Nerv dafür, dass dein Knie im passenden Moment gestreckt wird. Nur so kann das Bein nach vorne schwingen und den Körper stabilisieren.
- Hinknien und Aufstehen: Das kontrollierte Beugen und Strecken des Knies, um zum Beispiel etwas vom Boden aufzuheben, wird direkt vom Nervus femoralis gesteuert.
Wenn diese motorische Ansteuerung aber mal nicht mehr richtig funktioniert, kommt es zu einem sehr typischen und oft auch beunruhigenden Phänomen.
Das gefürchtete Giving-way-Phänomen
Ein ganz klassisches Symptom bei einer Schädigung des Nervus femoralis ist das sogenannte „Giving-way-Phänomen“. Betroffene beschreiben das oft so, als würde ihr Knie plötzlich und ohne jede Vorwarnung unter ihnen wegknicken. Dieser plötzliche Kontrollverlust passiert, weil der Quadrizeps nicht mehr die nötige Kraft aufbringen kann, um das Kniegelenk unter Belastung zu stabilisieren.
Stell dir vor, du gehst eine Treppe hinunter. Plötzlich gibt dein Bein nach, weil der Muskel, der die Bewegung eigentlich abbremsen sollte, seinen Befehl vom Nerven nicht oder nur unzureichend bekommt. Das ist nicht nur brandgefährlich, sondern zerstört auch massiv das Vertrauen in den eigenen Körper.
Dieses Wegknicken ist ein ernstes Warnsignal, das auf eine Störung im Verlauf des Nervus femoralis hindeuten kann. Es macht auf ziemlich eindrückliche Weise klar, wie sehr wir auf die zuverlässige Arbeit dieses einen Nervs angewiesen sind.
Die sensible Funktion – deine persönliche Landkarte
Neben der reinen Muskelkraft ist der Nervus femoralis aber auch für deine Sinneswahrnehmung zuständig. Warum spürst du eine sanfte Berührung auf der Vorderseite deines Oberschenkels oder die Wärme der Sonne auf deiner Haut? Das sind alles Informationen, die von den sensiblen Ästen des Nervs blitzschnell an dein Gehirn weitergeleitet werden.
Diese sensiblen „Meldekabel“ erschaffen eine Art Landkarte deines Körpers im Gehirn. Sie sind aber für viel mehr als nur angenehme Gefühle verantwortlich. Sie schützen dich, indem sie bei Verletzungen Schmerzsignale senden und dir dabei helfen, deine Gliedmaßen im Raum wahrzunehmen, ohne ständig hinschauen zu müssen. Ein Ausfall dieser Funktion führt zu Taubheitsgefühlen oder einem fiesen Kribbeln. Du spürst dann nicht mehr richtig, was in diesem Bereich vor sich geht, was wiederum die Verletzungsgefahr erhöht.
So wird die anfangs vielleicht etwas trockene Anatomie plötzlich sehr persönlich. Der Nerv ist eben nicht nur ein Begriff aus dem Lehrbuch, sondern der Grund, warum du sicher die Treppe steigen, schmerzfrei laufen und die Welt um dich herum fühlen kannst. Wenn du mehr darüber lernen möchtest, wie unser Körper und seine Organe zusammenarbeiten, findest du in unserem Guide zum Aufbau von Körper und Organen weitere wichtige Fakten und Funktionen.
Klinische Probleme und typische Schädigungen
Verfolgt man den Weg des Nervus femoralis von seinem geschützten Ursprung im Becken bis hin zu seinen feinsten Verästelungen im Bein, wird eines schnell klar: Diese wichtige Nervenbahn ist an mehreren Stellen ziemlich verletzlich. Schäden an diesem Nerv sind daher leider keine Seltenheit und führen zu einem Krankheitsbild, das Mediziner als Femoralisparese bezeichnen – im Grunde eine Lähmung oder Schwächung der Muskeln, die dieser Nerv versorgt.
So ein klinisches Problem kann den Alltag der Betroffenen massiv auf den Kopf stellen. Die Symptome reichen von einer plötzlichen Unsicherheit beim Gehen bis hin zu fiesen Schmerzen und Taubheitsgefühlen. Aber was genau führt eigentlich zu so einer Schädigung? Die Ursachen sind so vielfältig wie der Nervenverlauf selbst.
Häufige Ursachen einer Nervus-femoralis-Schädigung
Eine Läsion des Nervus femoralis kommt selten aus heiterem Himmel. Meistens steckt direkter Druck, eine Verletzung oder eine Erkrankung in unmittelbarer Nähe seiner anatomischen Route dahinter. Man kann sich den Nerv wie ein empfindliches Kabel vorstellen – wenn von außen etwas darauf drückt oder daran zerrt, kann es schnell beschädigt werden.
Zu den typischen Übeltätern gehören:
- Direkte Verletzungen: Ein Beckenbruch oder ein schweres Trauma im Hüft- und Leistenbereich kann den Nerv direkt quetschen oder im schlimmsten Fall sogar durchtrennen.
- Druckschäden bei Operationen: Besonders bei Hüft-OPs, wie dem Einsetzen einer künstlichen Hüfte, kann der Nerv durch die Lagerung auf dem OP-Tisch oder durch Wundhaken unter Druck geraten. Aber auch gynäkologische oder bauchchirurgische Eingriffe bergen ein gewisses Risiko.
- Kompression durch Raumforderungen: Ein großer Bluterguss (Hämatom) im Musculus iliopsoas, ein Tumor oder ein Abszess im Becken kann dem Nerv den Platz wegnehmen und ihn so stark einengen, dass er seine Funktion nicht mehr erfüllen kann.
- Diabetes mellitus: Eine langjährige Zuckererkrankung kann zu einer sogenannten diabetischen Neuropathie führen. Dabei nehmen Nerven im ganzen Körper Schaden, und der Nervus femoralis ist da leider keine Ausnahme.
Diese Beispiele machen deutlich, wie unglaublich wichtig das Wissen über den genauen Nervus-femoralis-Verlauf für Chirurgen und Ärzte ist, um bei Eingriffen die Risiken so gering wie möglich zu halten.
Eine interessante Tatsache: Nervenschäden nach Operationen sind in Deutschland statistisch durchaus relevant. Speziell nach Knieoperationen spielen Läsionen des Nervus femoralis eine wichtige Rolle bei postoperativen Komplikationen. Wenn man bedenkt, dass im Jahr 2020 über 400.000 Knie-OPs durchgeführt wurden, wird das Ausmaß potenzieller Nervenprobleme erst richtig greifbar.
Eine Dissertation der Freien Universität Berlin aus dem Jahr 2020 zeigte, dass rund 50 % der Patienten direkt nach einer solchen Operation eine motorische Beeinträchtigung aufwiesen. Mehr zu diesen Studienergebnissen kannst du hier zur motorischen Funktionserholung nachlesen.
Typische Symptome und Diagnose
Wenn der Nervus femoralis beleidigt ist, sendet der Körper ziemlich klare Signale. Die Symptome hängen direkt davon ab, welche Nervenäste betroffen sind, und lassen sich grob in motorische und sensible Ausfälle einteilen.
Motorische Symptome: Das auffälligste Zeichen ist eine Schwäche des Musculus quadriceps femoris. Betroffene haben plötzlich massive Schwierigkeiten, ihr Knie zu strecken. Das führt zu einem unsicheren Gang und dem berüchtigten „Giving-way-Phänomen“, bei dem das Knie ohne Vorwarnung einfach wegknickt. Treppensteigen wird zur echten Qual, weil das Bein das Körpergewicht nicht mehr zuverlässig tragen kann.
Sensible Symptome: Gleichzeitig kommt es zu Gefühlsstörungen im Versorgungsgebiet der sensiblen Äste. Patienten klagen oft über ein Taubheitsgefühl oder Kribbeln an der Vorder- und Innenseite des Oberschenkels. Ist auch der Nervus saphenus mitbetroffen, können diese Missempfindungen bis zur Innenseite des Unterschenkels und zum Fuß ausstrahlen. Schmerzen, oft brennend oder stechend, sind ebenfalls häufig. Sie können in der Leiste beginnen und von dort ins Bein ziehen.
Um eine Femoralisparese sicher zu diagnostizieren, greifen Ärzte auf verschiedene Untersuchungsmethoden zurück.
- Klinische Untersuchung: Der Arzt prüft ganz gezielt die Muskelkraft, vor allem die Kniestreckung. Ein entscheidender Hinweis ist der Test des Patellarsehnenreflexes. Bei einer Schädigung des Nervus femoralis ist dieser Reflex oft deutlich schwächer oder fehlt sogar komplett.
- Elektroneurographie (NLG): Mit dieser Messung lässt sich die Nervenleitgeschwindigkeit bestimmen. Ein beschädigter Nerv leitet elektrische Impulse langsamer weiter. So kann man das Ausmaß und oft auch den genauen Ort der Schädigung lokalisieren.
- Bildgebende Verfahren: Ein MRT oder CT hilft dabei, die Ursache für den Druck auf den Nerv zu finden – zum Beispiel einen Tumor oder einen großen Bluterguss.
Die genaue Diagnose ist der Schlüssel, um die richtige Therapie einzuleiten und die Funktion des Nervs so gut wie möglich wiederherzustellen. Wenn du noch tiefer in die komplexen Zusammenhänge der Nervenbahnen im Bein eintauchen möchtest, ist unser Beitrag über die Nerven am Oberschenkel eine super Ergänzung.
Häufig gestellte Fragen zum Nervus femoralis
Hier haben wir für dich die brennendsten Fragen rund um den Nervus femoralis Verlauf und seine Tücken gesammelt. Ob du nun selbst betroffen bist, für eine Prüfung lernst oder einfach neugierig bist – hier findest du verständliche und praxisnahe Antworten auf den Punkt gebracht.
Woran merke ich, dass mit meinem Nervus femoralis etwas nicht stimmt?
Die ersten Anzeichen sind oft heimtückisch und leicht zu übersehen, werden aber schnell zu einem echten Problem. Ein klassisches Warnsignal ist eine plötzliche Schwäche an der Vorderseite deines Oberschenkels. Vielleicht fällt es dir schwer, das Knie komplett durchzustrecken.
Viele Patienten beschreiben es als ein Gefühl, als würde das Knie plötzlich nachgeben oder „wegknicken“ – Mediziner nennen das auch das „Giving-way-Phänomen“. Dazu können Schmerzen in der Leiste kommen, die in den Oberschenkel ausstrahlen, oder ein unangenehmes Kribbeln und Taubheitsgefühl in diesem Bereich. Solche Symptome solltest du immer ernst nehmen, denn sie können auf eine Nervenreizung oder -kompression hindeuten.
Kann sich ein kaputter Nervus femoralis wieder erholen?
Ja, absolut! Periphere Nerven wie der Nervus femoralis besitzen eine erstaunliche Fähigkeit zur Selbstheilung. Wie gut die Chancen stehen, hängt aber stark davon ab, was genau den Schaden verursacht hat und wie schlimm er ist.
Stell es dir wie einen Gartenschlauch vor: Ein leichter Knick (eine Druckschädigung) lässt sich meist wieder komplett begradigen. Ein Riss oder eine vollständige Durchtrennung ist hingegen eine viel größere Baustelle.
Die Nervenfasern wachsen unglaublich langsam, etwa nur 1 Millimeter pro Tag. Bei einer längeren Verletzungsstrecke kann eine vollständige Genesung also Monate oder sogar Jahre in Anspruch nehmen.
Dein Alter, deine allgemeine Fitness und vor allem eine schnelle und gezielte Behandlung sind hier die entscheidenden Faktoren für den Erfolg.
Welche Behandlungen gibt es bei einer Femoralisparese?
Die Therapie hängt immer von der Ursache ab. Drückt zum Beispiel ein Bluterguss auf den Nerv, muss dieser vielleicht operativ entfernt werden. In den meisten Fällen stehen aber erst einmal konservative Methoden im Fokus, um die Funktion zurückzugewinnen und den Alltag wieder zu meistern.
Die wichtigsten Bausteine der Behandlung sind:
- Physiotherapie: Das ist das A und O. Mit gezielten Übungen wird die geschwächte Muskulatur, allen voran der Quadrizeps, wieder aufgebaut und die Koordination trainiert.
- Orthesen: Spezielle Schienen können das Kniegelenk stabilisieren. Das gibt Sicherheit beim Gehen und verhindert das gefürchtete Wegknicken des Beins.
- Medikamente: Bei starken Nervenschmerzen können bestimmte Medikamente (wie Antikonvulsiva oder Antidepressiva) helfen, die quälenden Schmerzsignale zu blockieren.
- Operation: Ein chirurgischer Eingriff kommt nur dann infrage, wenn es eine klare, mechanische Ursache für die Kompression gibt, die sich anders nicht beseitigen lässt – zum Beispiel ein Tumor oder festes Narbengewebe.
Wie kann ich Problemen mit dem Nervus femoralis vorbeugen?
Einen hundertprozentigen Schutz gibt es leider nicht, denn Unfälle oder unvorhergesehene Folgen von OPs lassen sich nicht planen. Trotzdem kannst du einiges tun, um das Risiko für Probleme entlang des Nervus femoralis Verlaufs deutlich zu senken.
Dein bester Schutzschild ist eine starke, ausbalancierte Muskulatur. Trainiere gezielt deine Rumpf-, Hüft- und Beinmuskulatur. Eine stabile Körpermitte entlastet nämlich genau die Region im Becken und in der Leiste, wo der Nerv am empfindlichsten ist.
Vermeide außerdem, lange Zeit direkten Druck auf die Leiste auszuüben. Das kann schon durch eine ungünstige Sitzhaltung oder schlecht sitzende Gürtel passieren. Achte beim Sport außerdem immer auf eine saubere Technik, um Zerrungen und Fehlbelastungen im Hüftbereich zu vermeiden, die den Nerv indirekt reizen könnten.
Möchtest du die Schönheit der menschlichen Anatomie nicht nur verstehen, sondern auch sehen? Bei Animus Medicus verwandeln wir komplexe anatomische Strukturen in ästhetische Kunstwerke. Entdecke unsere einzigartigen Vintage-Poster und Accessoires, die dein medizinisches Wissen visuell bereichern. Schau dir jetzt unsere Kollektionen an!